З недавніх пір хронічному обструктивному бронхіту дали нове визначення — хронічна обструктивна хвороба легень. Хвороба важко піддається лікуванню, і викликає масу ускладнень з боку дихальної системи.
Зміст:
- 1 Обструкція бронхів — причини
- 2 Класифікація обструктивного бронхіту
- 3 Особливості патології
- 4 Як лікувати обструктивний бронхіт
- 5 Протипоказання у лікуванні
- 6 Інгаляції небулайзером при ХОЛ — переваги
- 7 Загострення ХОЛ: живлення і режим
Обструкція бронхів — причини
Хронічна форма обструктивного бронхіту небезпечна порушенням вентиляції легень. Хвороба виникає в результаті тривалого подразнення альвеол в бронхах різними речовинами. В бронхіальному дереві починається дифузний запальний процес, просвіти звужуються, ускладнюючи вихід назовні накопичилася слизу.
Обструктивний бронхіт
Обструктивний бронхіт легко переходить з гострої форми в хронічну, оскільки може місяцями протікати без вираженої симптоматики. Не завжди цей вид бронхіту є результатом ускладнення грипу або ГРВІ. Серед причин обструктивного бронхіту виділяють:
- активне і пасивне куріння
- регулярне вдихання повітря, забрудненого аміаком, хлором, органічної і неорганічної пилом, кремнієм, кислотними парами
- віковий діапазон після 40 років
- генетичний фактор
- часті інфекції в носоглотці
- схильність до алергії
- повторювані захворювання органів дихання
- отруєння, травми, опіки
Первинний гострий бронхіт з обструкцією в більшості випадків розвивається на тлі вірусних або бактеріальних інфекцій. Дегенеративні процеси в легенях призводять до того, що бронхи виробляють більше слизу, що здатні вивести.
Поширеність захворювання медики пов’язують з несприятливою обстановкою в мегаполісах. Як правило, хронічний обструктивний бронхіт частіше діагностують огрядним чоловікам після 40 років.
Якщо протягом двох років хворий пережив бронхіт з обструкцією з тривалістю епізодів не менше 3 місяців, то йому діагностується хронічна форма хвороби.
Класифікація обструктивного бронхіту
Розрізняють кілька видів бронхіту з синдромом обструкції.
Гостра форма. У дорослих зустрічається рідко як ускладнення інфекційного захворювання. Якщо збудник хвороби — вірус, хворий швидко йде на поправку, оскільки зачіпається лише поверхневий шар бронхів. Якщо винуватець бронхіту грибок, бактерія або алергени, то уражаються бронхіальні стінки, що спричиняє розвиток хронічного рецидивуючого обструктивного бронхіту. До симптомів гострої форми патології відносяться:
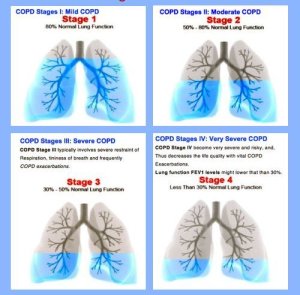
Стадії патології
- температура не вище 37,5°
- нав’язливий сухий кашель з погано відокремлюваним мокротинням
- кашель посилюється ночами
- шуми при видиху
- задишка
- слиз біла або безбарвна
Хронічна форма. Характеризується періодами загострення і ремісії, прогресуюча патологія, бронхіальна прохідність може бути оборотним чи необоротної. Загострення можливі як взимку, так і в міжсезоння. Для хронічної форми притаманні ознаки:
- щоденний виснажливий кашель зазвичай вранці, іноді вдень, коли провокуючим фактором стають певні запахи, холодне повітря
- сильна задишка, яка виникає при незначному фізичному навантаженні
- важке дихання зі свистом, особливо важко дається видих
кількість мокротиння невелика, в ній можуть бути частинки крові (сильний напад кашлю призводить до розриву дрібних капілярів бронхіального дерева) - у період загострення слиз стає гнійною, що свідчить про приєднання вторинної інфекції
На тлі загострення температура підвищується до 38°, але не вище. Хворий відчуває сильну слабкість, стомлюється після нетривалої фізичного навантаження. Перенести хворобу «на ногах» не вийде: обструктивний бронхіт буквально укладає людини в ліжко.
Незворотні процеси при хронічній формі захворювання можуть призвести до розвитку астми.
Особливості патології
Бронхіт в хронічній формі має свої особливості:
Особливості захворювання
Із зовнішніх ознак відмінною рисою є набряклі вени на шиї: результат постійної задишки. Із-за дефіциту кисню шкіра стає блідою або навіть з голубуватим відтінком.
У пацієнтів після 60 років ознаки хронічного обструктивного бронхіту схожі з проявами емфіземи легенів.
Як лікувати обструктивний бронхіт
Успіх лікування багато в чому залежить від самого пацієнта і спрямований на зниження швидкості прогресування хвороби. Насамперед необхідно вилікувати захворювання, що спричинило рецидив обструктивного бронхіту. Курцям варто зав’язати зі шкідливою звичкою, людям, які придбали хвороба на шкідливому виробництві бажано змінити професію.
Щоб усунути симптоми захворювання і перейти в стадію ремісії призначається цілий комплекс препаратів:
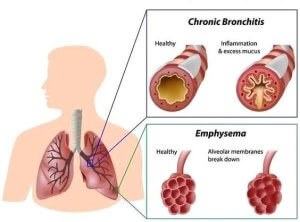
Методи лікування обструктивного бронхіту
- Бронхорозширювальні засоби. Найбільший ефект від ліків досягається шляхом введення їх за допомогою інгаляцій, у важких випадках ліки вводять внутрішньовенно. Для зняття бронхоспазму застосовуються: Еуфілін, Атровент, Сальбутамол, Беротек, Теопек.
- Муколітичні препарати для розрідження в’язкого мокротиння, зниження обсягу вироблюваної слизу. Для стимулювання виведення надлишку слизу з легких призначаються: Бронхикум, АЦЦ, Лазолван, Гедерин, Аскорил, Гербион.
- Протизапальні засоби для усунення запалення в бронхах: Диклофенак, Фенілбутазон. Часто застосовуються глюкокортикоїди на увазі їх ефективності в лікуванні хронічного обструктивного бронхіту: Преднізолон.
- Антибіотики. Показані тільки у разі виникнення бактеріальної інфекції на тлі бронхіту. Рішення про прийом антибіотиків повинен приймати лікар. Курс антибіотиків становить від 7 до 14 днів, з препаратів використовуються Амоксицилін, Флемоклав, Аугментин, Азитроміцин.
В стадії ремісії продовжують вживання відхаркувальних препаратів, рекомендується дихальна гімнастика з методикою Бутейко або Стрельникової. Для підвищення імунітету бажано пропити полівітамінний комплекс.
Протипоказання у лікуванні
Під час рецидиву бронхіту потрібно уникати різких перепадів температур: такі стрибки провокують напади кашлю. Людям з хронічним обструктивним бронхітом забороняється знаходиться в запиленому, задушливому приміщенні з низькою вологістю повітря.
Деякі ліки для сердечників також сприяють посиленню кашлю: інгібітори АПФ слід змінити на аналогічний препарат, приймати його під час бронхіту протипоказано.
Бабусин метод прогрівання банками при загостренні хронічного бронхіту з обструкцією заборонений. Небажано відвідувати лазні і сауни, щоб не посилити запальний процес, особливо, коли є бактеріальна інфекція.
У більшості випадків, лікування хронічного обструктивного бронхіту у дорослих проходить вдома. Для лікування в стаціонарі існують свідчення:
- приєднання пневмонії
- симптоми обструкції бронхів не проходять після домашньої терапії
- раптовий розвиток гострої дихальної недостатності
- необхідність бронхоскопії
- ймовірність серцевої недостатності
В період ремісії антибактеріальні препарати в терапії обструктивного бронхіту не застосовуються.
Інгаляції небулайзером при ХОЛ — переваги
Ефективність інгаляцій з лікарськими розчинами за допомогою небулайзера доведено медициною. При обструктивному бронхіті краще використовувати прилади, які створюють аерозоль без збільшення температури.
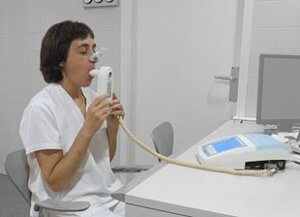
Лікування небулайзером
При бронхіті з обструктивним синдромом інгаляції з ефірними маслами і лікарськими травами заборонені. Рослинні компоненти можуть викликати алергію, в результаті чого посилиться набряклість бронхів.
Для хронічної форми обструктивного бронхіту рекомендується проводити інгаляції:
Небулайзер прекрасний засіб для терапії хронічного бронхіту в домашніх умовах. За рахунок розщеплення на мікрочастинки, ліки проникає в найглибші шари дихальних шляхів.
Прилад дозволяє вводити великі дози лікарського розчину, тому небулайзер часто застосовують для усунення задухи при бронхоспазмі.
Після процедури хворому необхідно прилягти, не залишати приміщення, щоб уникнути перепаду температур.
Загострення ХОЛ: живлення і режим
Головна умова під час загострення обструктивного бронхіту — постільний режим. Хворим потрібно спати як мінімум 8 годин. Щоб прискорити процес одужання, слід щодня мінімум 2 рази провітрювати приміщення, в якому перебуває пацієнт.
Рекомендуються прогулянки на свіжому повітрі при гарній сонячній погоді. Під час рецидиву заборонений важка фізична праця, хворим не можна перегріватися і переохолоджуватися.
Вірно підібрана дієта
Дієта під час загострення хвороби спрямована на ліквідацію набряку бронхіального дерева, стимулювання імунітету, заповнення запасів білка. Їжа повинна бути калорійною, не менше 3000 кал/день з переважанням білків.
Корисні продукти:
- молочні продукти: сир, молоко, сир
- фрукти з вітаміном с: апельсин, лимон, малина, грейпфрут
- продукти з кислотами Омега-3: риб’ячий жир, печінка тріски
- продукти з вмістом магнію: горіхи, банани, кунжут, гарбузове насіння, житній хліб, гречка, оливки, помідори
- вітаміни А і Е: зелений горошок, квасоля, шпинат, персик, авокадо, морква
На час лікування рецидиву необхідно зменшити вживання цукру та солі, обмежити прийом в їжу продуктів-алергенів (чай, шоколад, кава, какао). Розвитку бронхоспазму сприяють гострі, пряні, копчені продукти, тому їх також потрібно виключити з раціону або їсти в маленькій кількості.
Щоб прискорити виведення мокротиння рекомендується багато пити: чай з малиною або імбиром, свіжовичавлені соки, морси, відвар м’яти, липи, шавлії.
Хронічна форма обструктивного бронхіту легко може перейти в бронхіальну астму, тому дане захворювання не можна пускати на самоплив. У лікуванні патології дихальних шляхів важливо не допустити незворотних змін в бронхах і сповільнити прогресування обструкції.


