Зміст статті:
- 1 Причини виникнення
- 2 Як розвивається вазоренальна гипертензія?
- 3 Симптоматика
- 4 Діагностика
- 5 Лікування
Вазоренальная артеріальна гіпертензія (ВРГ) є формою симптоматичної АГ. Ця хвороба з’являється із-за збою магістрального кровотоку, відбувається в нирках без первинного ураження сечостатевої системи і ниркової паренхіми.
ВРГ зустрічається у 1-15% людей, які страждають від підвищеного тиску. При цьому у пацієнтів з тяжкою і стабільної гіпертонією вазоренальную форму діагностують у 30% випадків, в порівнянні з хворими з прикордонною, м’якої або помірної АГ, коли ця форма захворювання відзначається в 1% випадків.
ВРГ завжди розвивається внаслідок одно – або двобічного звуження (іноді оклюзії) просвіту ниркових артерій або їх гілок. У підсумку через звужені судини надходить в орган набагато менша кількість крові.
Такий процес сприяє появі ішемії ниркової тканини, її вираженість взаємопов’язаний з характером стенозу ниркової артерії. Однак деякі лікар вважають, що причини виникнення вазоренальної гіпертензії криються не в нирковій ишемизации, а в перекрученні характеру або зниження пульсової хвилі.
Причини виникнення
Відомо понад 40 факторів, що впливають на розвиток АГ. Вони можуть бути придбаними чи уродженими. Спадковими факторами найчастіше є:
До набутих факторів виникнення ВРГ відносять:
- расслаивающуюся аневризму аорти;
- травми;
- аортоартериит (неспецифічний);
- інфаркт нирки;
- атеросклероз;
- нефроптоз.
 Атеросклероз – це головна причина появи вазоренальної ГІПЕРТЕНЗІЇ у пацієнтів, яким більше 40 років. В такому випадку хвороба розвивається у 60-85% людей. При цьому атеросклеротичні бляшки, збираються в проксимальній третині артерії або гирлі нирки.
Атеросклероз – це головна причина появи вазоренальної ГІПЕРТЕНЗІЇ у пацієнтів, яким більше 40 років. В такому випадку хвороба розвивається у 60-85% людей. При цьому атеросклеротичні бляшки, збираються в проксимальній третині артерії або гирлі нирки.
У більшості випадків ураження одностороння, а двостороння буває приблизно в 1/3 випадків, з-за чого перебіг захворювання стає більш важким.
Ліва і права уражаються артерії з однаковою періодичністю. У 10% випадків атеросклероз ускладнюється тромбозом. Причому хвороба в 2-3 рази частіше розвивається у чоловіків.
Фіброзно-м’язова дисплазія є вторинною причиною після атеросклерозу. Така аномалія найчастіше спостерігається у віці від 12 – 44 років, а середній вік хвороби – 28-29 років. Примітно, що у жінок ФМГ зустрічається у 4-5 разів частіше, ніж у чоловіків.
Для такого стану характерні склерозирующие і дистрофічні зміни в середній і внутрішній оболонці ниркових артерій та їх гілок. Причому м’язова гіперплазія часто поєднується з микроаневризмами. В наслідок чого з’являються звужені і розширені ділянки, з-за чого артерії за формою стають схожі на намисто.
Неспецифічний аортоартериит – третя причина виникнення ВРГ (10%), що проявляється первинним ураженням середньої оболонки судини. При такому стані аорта уражається з різним ступенем
Також ВРГ може виникнути на тлі экстравазальной компресії артерії, внаслідок її емболії чи тромбозу, аномалії розвитку нирок, нефроптозу, кісти і так далі.
Як розвивається вазоренальна гипертензія?
 Оклюзія або звуження ниркової артерії сприяє зменшенню перфузійного тиску і кровотоку. Це призводить до поганої еластичності привідних артеріол мальпигиева клубочка.
Оклюзія або звуження ниркової артерії сприяє зменшенню перфузійного тиску і кровотоку. Це призводить до поганої еластичності привідних артеріол мальпигиева клубочка.
Гранулярні клітини ПІВДНЯ, що знаходяться в медіальному шарі, дуже чутливі до змін ниркової гемодинаміки, вони виділяють у кров инкретренин. Поява ішемії ниркової тканини сприяє гіперплазії клітин ПІВДНЯ, з-за чого розвивається гіперсекреція реніну.
Ренін – фермент, що перетворює ангиотензиноген в ангиотензин I, перехідний ангіотензин II. Він є сильним вазоконстриктором, спазмирующим системні артеріоли, внаслідок чого зростає периферичний опір.
Також ангіотензин II сприяє виробленню альдостерону, з-за чого розвивається вторинний гилеральдостеронизм із затриманням в організмі води і натрію. Це сприяє набряклості і збільшення периферичного опору.
Для протікання атеросклеротичної вазоренальної гіпертензії властиво зменшення ниркового кровотоку. Такий стан закінчується ішемічної нефропатією (абсолютна втрата працездатності органу).
Так, фибромускулярная дисплазія, як правило, виникає у жінок молодого віку. Не прогресуюче, тому ішемічна нефропатія розвивається вкрай рідко.
Симптоматика
Патогномонічних проявів ВРГ, які притаманні для певних форм артеріальної гіпертензії (феохромоцитома, синдром Конна та інше), немає. Але цього захворювання сприяють деякі прояви:
До того ж слід зауважити, що приблизно у 25% пацієнтів вазоренальна гипертензія протікає без симптомів.
Діагностика
Щоб діагностувати ВРГ важливо враховувати різні анамнестичні дані:
- Взаємозв’язок початку АГ з пологами та вагітністю.
- Підвищення тиску у молодому віці.
- Поява гіпертензії після гематурії при пороці серця або аритмії або у пацієнтів з епізодами емболії і пост-інфарктного кардіосклерозом.
- Рефлекторность до терапії АГ після 40 років, коли хвороба раніше була доброякісною, а лікування результативним. Визначення у таких пацієнтів перемежающей кульгавості або проявів судинно-мозкової недостатності (хронічної).
 Під час огляду проводиться вимірювання тиску на руках і ногах, завдяки чому виключається коарктационный синдром. Також це дозволяє побачити ураження кінцівок.
Під час огляду проводиться вимірювання тиску на руках і ногах, завдяки чому виключається коарктационный синдром. Також це дозволяє побачити ураження кінцівок.
При цьому робиться вертикальне і горизонтальне вимірювання. Так, коли в ортостатичному положенні АТ вище, тоді виникають підозри на нефроптоз.
Ще проводиться аускультація ниркових артерій і черевної аорти. Приблизно у половини хворих чути систолічний шум у проекції черевних і ниркових артерій.
Крім того, у разі потреби вислуховується систолічний шум над артеріями, розташованими поверхнево (стегнові, підключичні, сонні). Такі зміни вказують на системне ураження при аортите і атеросклерозі.
Покладаючись на дослідні дані, анамнез і результати огляду виявляються характерні симптоми, які свідчать про наявності вазоренальної АГ. До них відносяться різні розміри нирок (УЗД) і гіпертензія резистентна до кількох діуретиків і засобів, знижує АТ.
Також на розвиток захворювання вказує швидко прогресуюча або злоякісна гіпертонія, систолічний шум над нирковими артеріями і черевною аортою і виникнення АГ у жінок до 20 років і у чоловіків старше 55 років. Ще вазоренальна гипертензія часто з’являється на тлі азотемії, що розвивається внаслідок лікування блокаторами рецепторів ангіотензину II, інгібіторами АПФ і наявності різних симптомів атеросклеротичної хвороби.
Однак ці фактори дозволяють лише запідозрити протікання ВРГ. Тому для підтвердження або виключення хвороби проводяться додаткові дослідження.
Найбільш інформативним способом діагностування вазоренальної АГ вважається ангіографія. Це процедура виконується в судинних центрах, з її допомогою можна виявити фактори розвитку стенотического процесу, оцінити локалізацію і ступінь стенозу.
Більш того, застосовуються скринінгові та малоінвазивні дослідження, що допомагають побачити ураження ниркових артерій і встановити показання до ангіографії або уникнути її при іншому генезі гіпертонії.
Так, висока чутливість відзначається при КТ-ангіографії, сцинтиграфія нирок із застосуванням інгібіторів АПФ, магніторезонансної ангіографії та дуплексному скануванні. Їх комбінують або застосовують окремо, що дає змогу провести адекватний скринінг до рентгеноконтрастної ангіографії.
Використання інгібіторів АПФ при стенозі артерій нирок сприяє зменшенню швидкості клубочкової фільтрації через усунення або ослаблення констрікція еферентних ареол. В результаті відзначаються зміни ренограммы, а на ураженій стороні артерії виявляється «медикаментозна нефректомія», що вказує на порушення магістрального ниркового кровотоку.
Зменшена, погано працює нирка і двосторонні симетричні порушення горять про середньої ймовірності вазоренальної гіпертензії.
Також для діагностики ВРГ проводиться дуплексне сканування. При цьому застосовується 2 способи визначення захворювання:
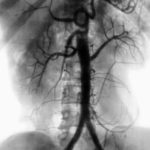 Пряма візуалізація передбачає ультразвуковий огляд з аналізом швидкості кровотоку та енергетичних або кольоровим доплерівським дослідженням.
Пряма візуалізація передбачає ультразвуковий огляд з аналізом швидкості кровотоку та енергетичних або кольоровим доплерівським дослідженням.
За допомогою тривимірної ультразвукової ангіографії можна візуалізувати ниркові артерії. Точність зображення цієї діагностичної процедури порівнянна з тривимірною МРА.
При ультразвукової діагностики оклюзії або проксимального стенозу застосовуються наступні критерії:
Ще завдяки ультразвуковому обстеженню можна визначити непрямі симптоми вазоренальної гіпертензії – зменшення нирок через ішемічну атрофії. Нирки, довжина яких менше 8 см часто пошкоджені ішемією. При цьому реваскуляризація не відновлює функції і не локалізує гіпертензію, тому в такому випадку проводиться нефректомія.
Крім того, для діагностування ВРГ робиться магнітно-резонансна ангіографія з контрастом Гадоліній, надає якісне тривимірне зображення. Так, нерухомі тканини виглядають як темні місця, а кров залишається яскравою.
Ще проводиться спіральна комп’ютерна томографічна ангіографія, яка є неінвазивним способом, при якому внутрішньовенно вводиться контрастна речовина. Варто зауважити, що такий метод також дозволяє отримати тривимірне зображення судин.
Лікування
 У разі відсутності терапії приблизно 70% пацієнтів помирають від вазоренальної АГ протягом п’яти років, що обумовлено ускладненнями системної гіпертензії. До них відноситься ниркова недостатність, інфаркт міокарда та інсульт головного мозку.
У разі відсутності терапії приблизно 70% пацієнтів помирають від вазоренальної АГ протягом п’яти років, що обумовлено ускладненнями системної гіпертензії. До них відноситься ниркова недостатність, інфаркт міокарда та інсульт головного мозку.
Консервативна терапія ВРГ у більшості випадків мало результативна, тому її дія короткострокове і непостійне. Отже, навіть при зниженні показників АТ, при стенозі ниркової артерії, кровопостачання порушується ще більше. Це призводить до вторинного зморщування нирки з втратою її функції.
Тривале медикаментозне лікування доцільно лише у разі неможливості проведення операції або воно може бути доповненням до хірургічного втручання, якщо воно не допомогло знизити тиск до необхідних цифр.
Провідні терапевтичні способи при вазоренальної АГ – оперативне втручання і рентгеноэндоваскулярная дилатація. Показання до проведення РЕД ниркових артерій – монофокальный стеноз артерій, якщо має місце фіброзно-м’язова дисплазія, стеноз сегментарних гілок і звуження проксимального сегмента.
Показаннями до операції є підтверджений діагноз – вазоренальная АГ, якщо немає можливості провести стентування і РЕД яких при їх малій ефективності.
За наявності вазоренальної гіпертензії роблять наступні види відкритих операцій:
- нефректомія;
- умовно-реконструктивні;
- реконструктивне хірургічне втручання.
Якщо є оклюзія або звуження ниркової артерії виконується операція, основна мета якої – відновлення магістрального кровотоку в нирках.
Протипоказаннями до хірургічного втручання є:
Приблизно у 35% пацієнтів, які страждають від ВРГ, виявляється двостороннє звуження артерій нирок. Якщо ураження гемодинамічно рівнозначні, тоді проводиться ряд операцій з періодичністю в 3-6 місяців.
Одномоментна реконструкція ниркових артерій використовується у разі численних стенозів артерій або при аортите, якщо буде проводитися реконструкція вісцеральний і ниркових артерій.
Коли ступінь ураження нерівнозначна, спочатку відновлюється кровообіг у місці найбільшого ураження. Пацієнтам зі зморщеною ниркою та гемодинамічно значущим стенозом, на початку відновлюють кровообіг в області звуження, а потім, коли пройде 3-6 місяців, з іншого боку робиться нефректомія.
Часто разом з нирковими уражаються брахіоцефальних артерії. У такому разі першорядність реваскуляризації визначається залежно від ефекту після штучної гіпотензії.
Щодо оперативних доступів, то дістатися до ниркової артерії можна за допомогою торакофренолюмботомии і верхній або серединної поперечної лапаротомії. Але часто вибір падає на торакофренолюмботомию, що дозволяє створити хороші умови для будь-яких типів реконструкції.
Крім того, така методика дає максимальний кут хірургічного дії і мінімальну глибину операційної рани. Саме ці переваги роблять торакофренолюмботомию оптимальним вибором при вазоренальної ниркової гіпертензії.
Відео до цієї статті наочно продемонструє, що таке ниркова гіпертензія і чим вона небезпечна.


